Основная цель — привлечь внимание к профилактике и ранней диагностике онкологических заболеваний кожи и добиться снижения уровня смертности от меланомы.
Каждый год в мире диагностируется свыше 232 тысяч новых случаев заболевания меланомой. В России за год выявляют более 10 000 больных меланомой кожи.
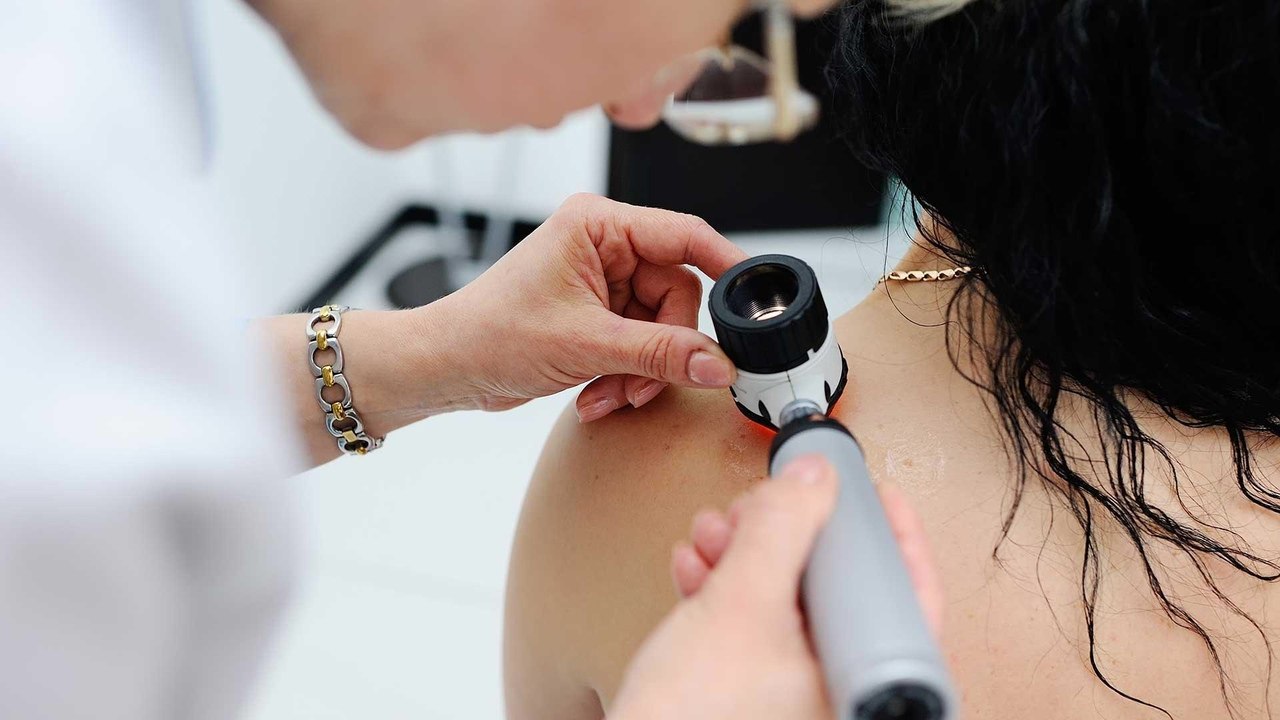
Меланома - это агрессивный вид рака кожи, как правило, она берет начало из клеток кожи, вырабатывающих пигмент, окрашивающий загоревшую кожу, веснушки и родимые пятна. Эти клетки называют меланоцитами, откуда и происходит название заболевания.
Как отличить меланому от обычной родинки?
Обычно меланома представляет собой безболезненное плоское образование на коже (плоская меланома) или узелок (узловая меланома). Цвет меланомы может быть различным: черно-синим, коричневым или розовым, иногда несколько оттенков.
Признаки перерождения родинок:
резкое изменение пигментации - до черного цвета или, напротив, уменьшение интенсивности окраски;
асимметрия (одна половина родинки не соответствует другой);
неровные, зазубренные границы;
появление воспалительной ареолы вокруг невуса (красноватый венчик);
увеличение в размерах и уплотнение;
шелушение, появление трещин, изъязвлений, кровоточивости.
Рекомендации по профилактике меланомы:
всегда перед выходом на солнце наносите солнцезащитное средство;
не травмируйте родинки и папилломы, самостоятельно не избавляйтесь от папиллом;
избегайте пребывания на солнце в часы его наибольшей активности - с 10:00 до 16:00 в жаркое солнечное время;
находясь на улице, обязательно надевайте головной убор, солнцезащитные очки, лучше — находитесь в тени;
не злоупотребляйте солярием (всего 20 минут нахождения в солярии эквивалентно 4 часам нахождения на солнце);
проходите профилактические осмотры и диспансеризацию.
Таким образом, если Вы обнаружили изменения в родинке или появление новой, при изменении структуры пигментного образования — необходимо обратиться к дерматологу-онкологу.
Важно- если есть подозрительная родинка можно скачать приложение ПРОРОДИНКИ и проверить её. Приложение можно скачать на сайте prorodinki.ru или в плэймаркете.
Каждый год в мире диагностируется свыше 232 тысяч новых случаев заболевания меланомой. В России за год выявляют более 10 000 больных меланомой кожи.
Меланома - это агрессивный вид рака кожи, как правило, она берет начало из клеток кожи, вырабатывающих пигмент, окрашивающий загоревшую кожу, веснушки и родимые пятна. Эти клетки называют меланоцитами, откуда и происходит название заболевания.
Как отличить меланому от обычной родинки?
Обычно меланома представляет собой безболезненное плоское образование на коже (плоская меланома) или узелок (узловая меланома). Цвет меланомы может быть различным: черно-синим, коричневым или розовым, иногда несколько оттенков.
Признаки перерождения родинок:
резкое изменение пигментации - до черного цвета или, напротив, уменьшение интенсивности окраски;
асимметрия (одна половина родинки не соответствует другой);
неровные, зазубренные границы;
появление воспалительной ареолы вокруг невуса (красноватый венчик);
увеличение в размерах и уплотнение;
шелушение, появление трещин, изъязвлений, кровоточивости.
Рекомендации по профилактике меланомы:
всегда перед выходом на солнце наносите солнцезащитное средство;
не травмируйте родинки и папилломы, самостоятельно не избавляйтесь от папиллом;
избегайте пребывания на солнце в часы его наибольшей активности - с 10:00 до 16:00 в жаркое солнечное время;
находясь на улице, обязательно надевайте головной убор, солнцезащитные очки, лучше — находитесь в тени;
не злоупотребляйте солярием (всего 20 минут нахождения в солярии эквивалентно 4 часам нахождения на солнце);
проходите профилактические осмотры и диспансеризацию.
Таким образом, если Вы обнаружили изменения в родинке или появление новой, при изменении структуры пигментного образования — необходимо обратиться к дерматологу-онкологу.
Важно- если есть подозрительная родинка можно скачать приложение ПРОРОДИНКИ и проверить её. Приложение можно скачать на сайте prorodinki.ru или в плэймаркете.
Источник: https://vk.com/wall-198942962_218
Пост №2607, опубликован 11 мая 2023